【背景】
CIK是“Cytokine-Induced Killer Cells”的缩写,中文全称为“细胞因子诱导的杀伤细胞”。 CIK是单个核细
胞在CD3单抗和多种细胞因子(包括IFN-g,IL-2等)的作用下培养获得的一群以CD3+CD56+细胞为主要效应细
胞的异质细胞群, 其既具有T淋巴细胞强大的抗肿瘤活性,又具有NK细胞(自然杀伤细胞)的非MHC(主要组
织相容性抗原)限制性肿瘤杀伤能力。CIK细胞具有杀瘤活性高、杀瘤谱广,对正常组织毒性低,体外可高度
扩增等特点,是目前临床上广泛使用的过继性免疫治疗细胞。
DC是“Dendritic Cells”的缩写,中文全称为“树突状细胞”,因其成熟时伸出许多树突样或伪足样突起而
得名。DC是由2011年诺贝尔奖获得者、加拿大籍科学家Ralph M. Steinman于1973年发现的,是目前发现
的功能最强的抗原递呈细胞(Antigen Presenting Cells, APC)。已证实,DC是唯一能够显著刺激初始T细胞
(Naïve T cells)增殖的APC,而其它APC(如单核巨噬细胞,B细胞等)仅能刺激已活化的或记忆性的T细胞。
DC是机体适应性T细胞免疫应答的始动者,在肿瘤免疫中具有极其重要的作用。
DC-CIK即DC和CIK细胞在体外共培养,然后回输给患者。严格的说,最终的效应细胞是经DC体外活化
的CIK细胞。多项研究表明,DC与CIK具有协同作用,共同孵育后,DC表面共刺激分子的表达及抗原递呈
能力均明显提高,而CIK的增殖能力和体内外细胞毒活性也得以增强,因此DC-CIK较单独的CIK治疗更为
有效。若将肿瘤抗原负载的DC与CIK共培养,可刺激产生肿瘤抗原特异性的T细胞,这样的DC-CIK治疗则
兼具特异性和非特异性双重肿瘤杀伤作用,比未负载肿瘤抗原的DC刺激活化的CIK活性更强,常被用于临
床和科研。
【培养原理】
1.DC培养用细胞因子:
GM-CSF(粒细胞巨噬细胞集落刺激因子):
GM-CSF是一种造血生长因子,在体外可刺激中性粒细胞和巨噬细胞的集落形成,并具有促进早期红巨
核细胞、嗜酸性祖细胞增殖和发育的 功能。GM-CSF是最早被鉴定出来对于DC有作用的细胞因子之一。
GM-CSF在DC培养中的功能是促进单核细胞向大巨噬样细胞分化,细胞表面MHC II类分子的表达得以提
高,从而增强细胞的抗原递呈功能。 此外,GM-CSF还可促进DC的存活。
IL-4 (白细胞介素-4)
IL-4在由单核细胞诱导成DC的过程中发挥的作用是抑制巨噬细胞的过度生长,从而引导单核细胞向DC
方向分化。若培养体系中不加IL-4,单核细胞将分化为巨噬细胞。同时,IL-4还有降低细胞表面表达CD14
分子的能力。CD14表达水平的降低是单核细胞分化为DC的重要标志。
GM-CSF和IL-4共同作用可使单核细胞定向分化为未成熟DC(immature DC),此时的DC具有较强的抗原
摄取和加工能力,但抗原递呈能力很弱。细胞表面中度表达MHC I类、II类分子和B7家族分子(CD80, CD86
等), 但不表达CD14。
TNF-a(肿瘤坏死因子-a)
TNF-a可下调未成熟DC的巨胞饮作用和表面Fc受体的表达,使细胞内MHC II类分子区室(class II
compartment)消失,但能够上调细胞表面 MHC I类、II类分子和B7家族分子(CD80, CD86等)的表达,使
未成熟DC分化为成熟DC(mature DC),此时DC的抗原摄取和加工能力明显减弱,而抗原递呈能力显著增
强,可极强的激活T细胞。
2.CIK培养用细胞因子和抗体:
CD3激发型单抗:
T细胞活化的第一信号来自于T细胞表面的受体,即T细胞抗原受体(T cell antigen receptor, TCR)与APC
提呈的抗原的特异性结合,也就是T细胞对抗原的特异性识别。TCR是由2条不同肽链构成的异二聚体,在
T细胞表面,其与CD3分子通过非共价键结合,形成TCR/CD3复合体。TCR识别特异性抗原后会引起CD3和
T细胞表面的辅助受体CD4或CD8分子的胞浆尾部聚集,进而激活与胞浆尾部相连的酪氨酸激酶(Lck, Fyn和
ZAP-70等),促使CD3分子胞浆区的免疫受体酪氨酸活化基序(immunoreceptor tyrosine-based activation
motif, ITAM)中的酪氨酸(Y)磷酸化。磷酸化的酪氨酸(pY)进一步磷酸化下游含酪氨酸的蛋白,从而引起激
酶活化的级联反应(磷脂酰肌醇途径或MAP激酶途径等),最终通过激活转录因子,使其进入细胞核内,结
合于调控T细胞增殖和活化的靶基因(如IL-2和IFN-g等),引起基因的表达和转录,T细胞因而由静止状态转
为增殖和活化状态。
由上可见,CD3分子在T细胞活化信号的转导中起着极其关键的作用。CD3激发型单抗与T细胞表面CD3
分子特异性结合后,可引起CD3分子胞浆区ITAM基序中酪氨酸的磷酸化,进而导致T细胞增殖和活化的下游
信号的激活,从而使T细胞增殖和活化。也就是说,CD3激发型单抗能 够模拟抗原与TCR/CD3复合物的识别
和激活过程,从而引起T细胞的增殖与活化,因此是CIK细胞培养中不可或缺的刺激因素。
此外,CD3激发型单抗在选用时一定要注意克隆号。研究表明,仅克隆号为OKT-3的CD3激发型单抗可
以刺激所有人的T细胞的增殖,而其它克隆号的CD3激发型单抗仅能刺激一部分人的T细胞。因此,在进行
CIK培养时,最好选用OKT-3克隆,以保证每个患者的T细胞均能被激活。
IL-2 (白细胞介素-2)
IL-2最初发现时被称为T细胞生长因子(T cell growth factor, TCGF),是引起T细胞增殖最重要的细胞因
子。IL-2既是自分泌细胞因子,也是旁分泌细胞因子,其通过与T细胞表面的IL-2受体(IL-2R)的特异性结合
而促使T细胞活化,并进入细胞分裂状态。此外,IL-2还可刺激NK细胞的生长并增强其杀伤能力。因此CIK
细胞培养中须添加IL-2,以促进T细胞的增殖与活化。
IFN-g(干扰素-g)
IFN-g;具有上调外周血淋巴细胞表面IL-2R表达的作用,因此会增强T细胞对IL-2促增殖反应的敏感度和
强度。在诱导CIK细胞形成的过程中加入IFN-g ,可降低IL-2的用量。研究发现,IFN-g加入的顺序与CIK的
细胞毒活性密切相关。先加入IFN-g,培养24后再加入IL-2,可明显提高CIK的细胞毒活性。
IL-1-a (白细胞介素-1a)
IL-1a也可以介导外周血淋巴细胞表面上调表达IL-2R。当IL-1a与IFN-g和激发型CD3单抗合用时,可以
明显提高CIK 的细胞毒作用。
【细胞制备】
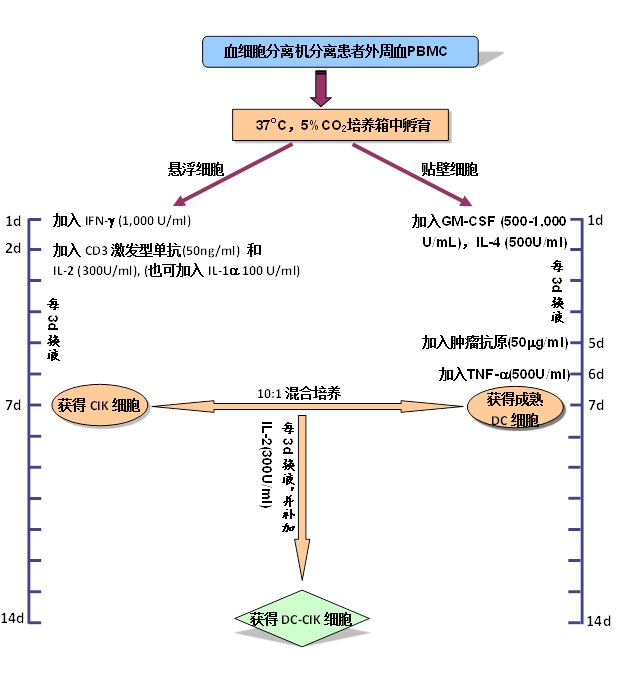
1. 外周血单个核细胞的采集
1.1 用血细胞分离机采集患者自身的外周血单个核细胞80 - 100ml;
1.2 淋巴细胞分离液密度梯度离心法进一步纯化单个核细胞(PBMC)。
1.3 无血清培养液洗涤2次,获得纯度在90%以上的PBMC,细胞数量需达到1-3 x 108。
2. (可选步骤) 肿瘤抗原的制备
用于负载DC的肿瘤抗原可以是肿瘤特异性抗原肽(Tumor-Specific Antigens, TSA)或肿瘤相关抗原
(Tumor-Associated Antigens, TAA),也可以是肿瘤全细胞抗原。
用TSA或TAA负载的DC具有很好 可克服这些缺陷,因为此时无需知道那些抗原是肿瘤细胞的
TSA或TAA,而且全抗原中的多种不同肿瘤抗原冲击DC可诱导产生针对不同抗原决定簇的细胞毒T 淋
巴细胞(CTL)克隆, 从而实现对肿瘤细胞的有效杀伤。
肿瘤细胞全抗原负载DC的方法很多,包括用肿瘤细胞裂解液负载DC、用凋亡肿瘤细胞负载DC、
用坏死或死亡的肿瘤细胞负载DC,用肿瘤 活细胞负载DC,和将肿瘤细胞与DC融合等。目前临床上常
用的是用肿瘤细胞裂解液负载DC,因该方法简单、快速、有效。
反复冻融是获得肿瘤细胞裂解液的常见方法,具体步骤如下:
2.1 手术切除肿瘤标本,无菌条件下,将坏死组织和癌旁非肿瘤组织去除干净;
2.2 无菌生理盐水洗3次;
2.3 用无菌的组织剪将肿瘤组织剪碎,加入RPMI 1640培养基,充分研磨;
2.4 200目无菌网过滤后收集单细胞悬液;
2.5 用RPMI 1640培养基重悬细胞至1-2 x 107/ml,装入5ml无菌冻存管中;
2.6 将冻存管浸入液氮中速冻,10 min后取出,再迅速放入37oC水浴中解冻10 min。反复3-5次;
注:也可以-80oC/37oC反复冻融3-5次。
2.7 将肿瘤裂解物加入离心管中,3000rpm,离心10min;
2.8 收取上清,0.22mm滤膜过滤除菌,留样检测蛋白含量及细菌、真菌和支原体;
2.9 -80oC保存备用。
3. CIK细胞的培养及鉴定
3.1 步骤1中获得的PBMC 用无血清培养液调整细胞浓度至2 x 106/ml,置于培养瓶内;
3.2 37℃,5%CO2培养箱中孵育2h,以使单核细胞贴壁;
3.3 收集悬浮细胞,用无血清培养液调整细胞浓度至1-2 x 106/ml;
3.4 加入1,000 U/ml 的重组人IFN-g培养;
3.5 24h 后加入50ng/ml 的CD3 单克隆抗体和300 U/ml 的重组人IL-2,刺激CIK 细胞的生长和增殖;
注:此时也可同时加入100 U/ml的重组人IL-1a。
3.6 每3天半量换液或扩瓶一次,并补加重组人IL-2 300 U/ml;
3.7 在培养的第7d,收获CIK细胞,此时数量应达到1x 109个以上。
3.8 CIK细胞质控:
3.8.1 台盼蓝染色检测细胞活力:活细胞应在80%以上;
3.8.2 用流式细胞仪检测细胞表面CD3、CD8和CD56 等分子的表达,观察CD3+CD56+细胞的比例是否
明显提高。
4. DC 细胞的培养及鉴定
4.1 步骤3.2中剩下的贴壁细胞(主要是CD14+的单核细胞),加入含重组人GM-CSF 500-1,000U/ml和重组
人IL-4 500U/ml的无血清培养液,37℃,5%CO2培养箱中培养,诱导单核细胞向DC细胞分化;
4.2 每3d 半量换液一次,并补足细胞因子;
4.3 (可选步骤) 在培养的第5d, 加入步骤2中获得的肿瘤抗原50 mg/ml,对DC进行抗原负载;
注:若不对DC进行抗原负载,该步省略。
4.4 在培养的第6d,加入重组人TNF-α(500U/ml),诱导DC 细胞成熟;
4.5 在培养的第7d或第8d,收获DC 细胞,其数量应达到1×106个以上;
4.6 DC的质检:
4.6.1 台盼蓝染色检测细胞活力:活细胞应在80%以上;
4.6.2 流式细胞仪检测DC 细胞表面HLA-DR、CD83 和CD86 等分子的表达,以确定DC是否成熟。
5. DC-CIK细胞的制备和质检
5.1 收集步骤4和步骤3中所获得的DC 细胞和CIK 细胞,按1∶10 (数目比)的比例共培养,无血清培养液
中添加重组人IL-2 (300 U/ml);
5.2 每3天半量换液一次,并补加重组人IL-2 (300U/ml)。
5.3 在第7d 收集细胞,细胞数量应达到1×1010个以上;
5.4 DC-CIK细胞的质检:
5.4.1 台盼蓝染色检测:活细胞应在80%以上;
5.4.2 流式细胞仪检测细胞表面CD3、CD8、CD56等分子的表达:CD3+CD56+细胞的比例应在20%
以上。
5.4.3 细胞杀伤实验:以DC-CIK细胞为效应细胞,以肿瘤细胞(可为原代肿瘤细胞或肿瘤细胞株)为
靶细胞,将效应细胞与靶细胞按10 :1(数目比) 的比例加入96 孔U 型板中,每孔含靶细胞1x
104个,终体积为200 ml,设3个复孔。培养4h,然后取培养上清,用乳酸脱氢酶(LDH) 试
剂盒检测效应细胞对靶细胞的杀伤率。
5.4.4 收获细胞前,取少量培养物进行细菌、真菌培养,并检测支原体、衣原体,及内毒素(标准:
病原学检测阴性,内毒素<5 Eu)。
【步骤简图】
【推荐试剂】
| 生产商 | 产品名称 | 产品编号 | 产品规格 | 使用浓度 |
| PeproTech | 重组人GM-CSF (Animal Free) | AF-300-03 | 20ug/50ug/100ug/250ug/500ug/1mg | 50-100ng/ml |
| PeproTech | 重组人IFN-g(Animal Free) | AF-300-02 | 100ug/250ug/500ug/1mg | 50ng/ml |
| PeproTech | 重组人IL1-a(Animal Free) | AF-200-01A | 10ug/100ug/250ug/500ug/1mg | 0.1ng/ml |
| PeproTech | 重组人IL-2 (Animal Free) | AF-200-02 | 50ug/100ug/250ug/500ug/1mg | 30ng/ml |
| PeproTech | 重组人IL-4 (Animal Free) | AF-200-04 | 20ug/50ug/100ug/250ug/500ug/1mg | 100ng/ml |
【其它相关试剂】
| 生产商 | 产品名称 | 产品编号 | 产品规格 |
| PeproTech | 重组人Flt-3 Ligand(Animal Free) | AF-300-19 | 10ug/50ug/100ug/250ug/500ug/1mg |
| PeproTech | 重组人IL-7 (Animal Free) | AF-200-07 | 10ug/100ug/250ug/500ug/1mg |
| PeproTech | 重组人IL-15 (Animal Free) | AF-200-15 | 10ug/100ug/250ug/500ug/1mg |
| PeproTech | 重组人SCF (Animal Free) | AF-300-07 | 10ug/50ug/100ug/250ug/500ug/1mg |
【参考文献】
[1] Steinman RM, Cohn ZA. "Identification of a novel cell type in peripheral lymphoid organs of mice. I.
Morphology, quantitation, tissue distribution".J. Exp. Med. 1973; 137 (5): 1142–62.
[2] 张志伟,宋鑫。DC-CIK 细胞临床制备规范化研究。中国肿瘤,2011;20(2):85-88.
[3] Li R, Wang C, et al. Autologous cytokine-induced killer cell immunotherapy in lung cancer: a phase II
clinical study. Cancer Immunol Immunother. 2012; 61:2125–2133.
