健忘,五感错乱,无法辨识他人,无法独立生活,迷失在现实空间与时间记忆中……
这是一个失智症病人的世界。
近年来,随着各类相关的社会新闻事件、艺术创作的讨论逐渐走进大众视野,人们开始尝试了解失智症病人眼中的世界是怎样的,作为一个失智症病人的家人或照护者,需要面对怎样的心理痛苦与生活挑战。
其中,吃饭这件看似普通的日常行为,对于老年失智症患者来说,却存在各方面的困难。患有失智症的老人往往难以将食物放入口中自行吞咽,并面临识别食物困难的挑战。
而当老龄化社会结构逐渐无法避免,老年失智症患者群体比例不断增加。如何给予他们以人为本的关照,让他们在面临陌生无序的生活时仍能够保有尊严和自主选择的权利,这或许是现代社会在科技飞速发展下更应延续的人道主义精神。
本篇来自韩国的研究基于亚洲文化背景,通过视频记录的观察性研究对韩国长期护理机构中老年失智症患者的用餐行为及照护者的用餐协助行为进行分析,以更好地描述长期护理机构中失智症老人的用餐体验,为未来在护理机构中加强对老年失智症患者照护的用餐协助教育提供了具有生态效度的理论支持(Jung et al., 2024)。
失智症引发的用餐困难
失智症,也称痴呆症,其症状包括注意力和记忆力的丧失、情绪和行为的改变以及交流和推理障碍。随着时间的推移,精神错乱等症状会逐渐加重,致使患者在日常生活中需要帮助,比如吃饭和喝水。患有失智症的老人往往难以将食物放入口中自行吞咽,甚至可能不确定如何开始吃饭。此外,失智症晚期患者由于吞咽困难,可能会出现肺吸入等紧急情况。
这些用餐困难的表现主要受其认知和身体功能障碍的影响,当自主用餐独立性越低,他们对照护者的依赖性越高。同时,老年失智症患者的用餐困难与其营养健康问题密切相关。因此,对于失智症老人的照护工作需要格外重视对其提供充足的用餐协助,以保证对他们的营养问题进行管理和监督。
聚焦亚洲饮食文化背景
过往研究中,有关失智症患者用餐过程的观察性研究主要在西方文化环境中进行,而以韩国饮食文化为代表的亚洲饮食习惯有一个重要特点是 “混合与和谐”,即一餐中要搭配各种配菜,尤其以米饭为主要食物。这种用餐方式对于失智症患者来说具有挑战性,因为它需要交替使用勺子和筷子,从而增加了他们对照护者用餐协助的依赖性。考虑到长期护理的这些文化和社会特点,有必要对亚洲饮食文化背景下的用餐协助现状进行研究。
构建完整且动态的用餐过程周期
过往研究使用基线视频进行了二次分析,缺乏动态用餐表现的周期特征,无法对整个用餐周期进行分析。因此,有必要对整个用餐过程(即从盘子里取食物、将食物送入口中、咀嚼和吞咽)进行分析。
研究应观察总进餐时间、备餐时间、食物种类、互动过程,对老年失智症患者用餐特点和照护人员的用餐协助工作进行客观观察与描述。尤其应侧重于照护者和与患者的行为互动,这可以通过观察性研究进行更详细的分析。
使用视频记录可以帮助进行这种观察性研究,构建完整且动态的用餐过程周期。利用视频记录捕捉事件发生的频率、持续时间和顺序,并将任务与背景细节联系起来。加强对实际环境的了解,提高研究的生态效度。
视频记录并编码行为
研究采用横向观察性研究,对韩国长期护理机构中老年失智症患者在用餐时遇到的困难进行了描述性研究。
共有来自2个长期护理机构中的10名老年失智症患者,以及为其提供照护协助的24名照护人员参与研究。
患者的选择标准为在长期护理机构居住超过六个月,被诊断患有失智症并需要用餐协助;照护人员的选择标准包括曾在长期护理机构工作至少一个月并具备照顾失智症患者的经验。
(1)被试个体特征
需要测量的个体特征包括年龄、性别、长期护理等级、并发症、日常生活活动、认知功能和用餐困难程度。
日常生活活动:使用长期护理中常用的测量量表进行评估,总分为0-30分,分数越高表示依赖性越强。
认知功能:使用认知障碍筛查测试(Cognitive Impairment Screening Test)进行评估,总分为0-30分,分数越高表明认知功能越好。
用餐困难程度:使用进餐困难量表(Mealtime Difficulty Scale)进行评估,总分为19-95分,分数越高说明用餐越困难。
(2)用餐过程的特征编码
通过文献综述对患者的用餐过程进行定义并进行行为编码,表1给出了操作性定义,特定的描述如下:
用餐时间结构:单次进食次数、单次进食持续时间、进食间隔;
餐食准备;
食物种类;
用餐技能:患者独立完成、照护者协助;
照护者行为:言语协助,触碰,言语协助和触碰;
照护者在场情况:进入、离开、更换;
患者用餐困难情况:不能将勺子放入口中(如咳嗽/尝试将勺子放入嘴中时失败)、抗拒、咬勺子。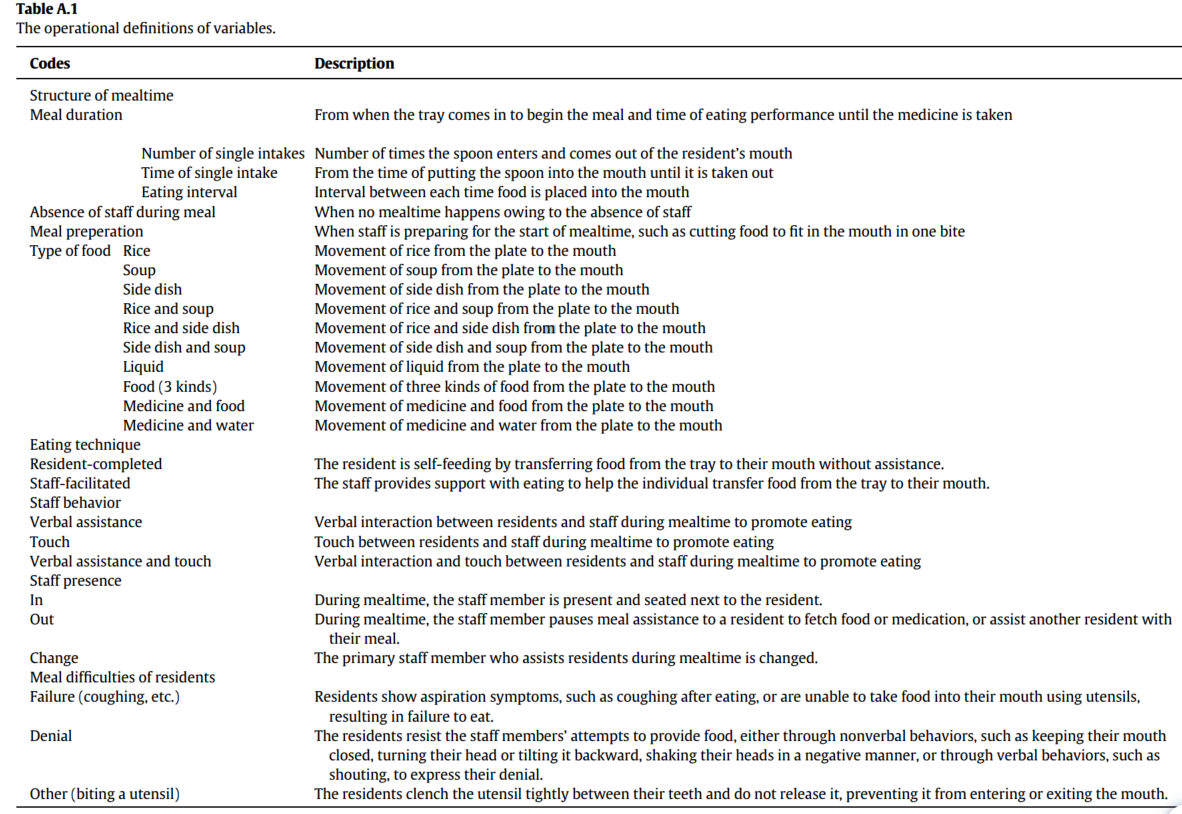
表1
以一次用餐过程的开始和结束作为每个视频记录的编码时间点,由3名研究者使用诺达思行为观察记录分析系统(The Observer XT)对用餐过程的行为特征进行编码。
在此过程中,视频长度与编码时间的比例为 1:5.8,即对1小时的视频片段进行编码平均需要 5.8 小时。使用行为观察记录分析系统(The Observer XT)对行为进行编码分析的优势得以展现。
系统允许通过设置快捷键来记录被试行为,便于研究者在快速编码的同时,保持对场景的关注,且系统会自动记录每个编码的时间,并通过在线检查自动检测错误编码。这大大减少研究者的工作量,相比人工编码,使用软件系统简化了行为编码的过程,提高了研究效率。
此外,系统可以通过逐条记录地比较不同观察者的行为编码结果,对观察结果进行可靠性分析,自动报告Cohen’s Kappa,以及记录相同与分歧的名单,从而有效避免分析结果产生误差。本研究中,经过训练的三名编码员的信度水平在87.74% ~ 96.08%之间,Cohen’s Kappa值在0.87 ~ 0.96之间,表明编码结果具有良好信度。
动态用餐过程的观察结果
使用SPSS、Microsoft Office Excel和行为观察记录分析系统(The Observer XT)对收集到的数据进行分析。采用描述性统计分析对各变量进行描述。
患者平均年龄82.20±9.12岁,平均并发症3.30±1.33例;患者认知功能较差,平均得分为5.40±2.91;日常生活活动平均得分为26.20±2.20,用餐困难程度平均得分为42.30±9.17。这些结果都表明,大部分患者都需要得到充分的帮助。
(1)用餐时间过短
老年失智症患者的平均用餐时间为 12.21±5.16 分钟,平均单次进食次数为 55.78±34.75 次(表2),这意味着每 13 秒钟会进食一次。而研究表明,如果进餐时间较短,成功摄入食物的概率就会降低。当照护人员提供进餐协助时,持续和长时间的支持更有可能使患者成功用餐,尤其是对于需要喂食协助才能正常进食的患者。在评估协助用餐的质量时,除了用餐时间的长短外,还应考虑其他因素,如互动和交流。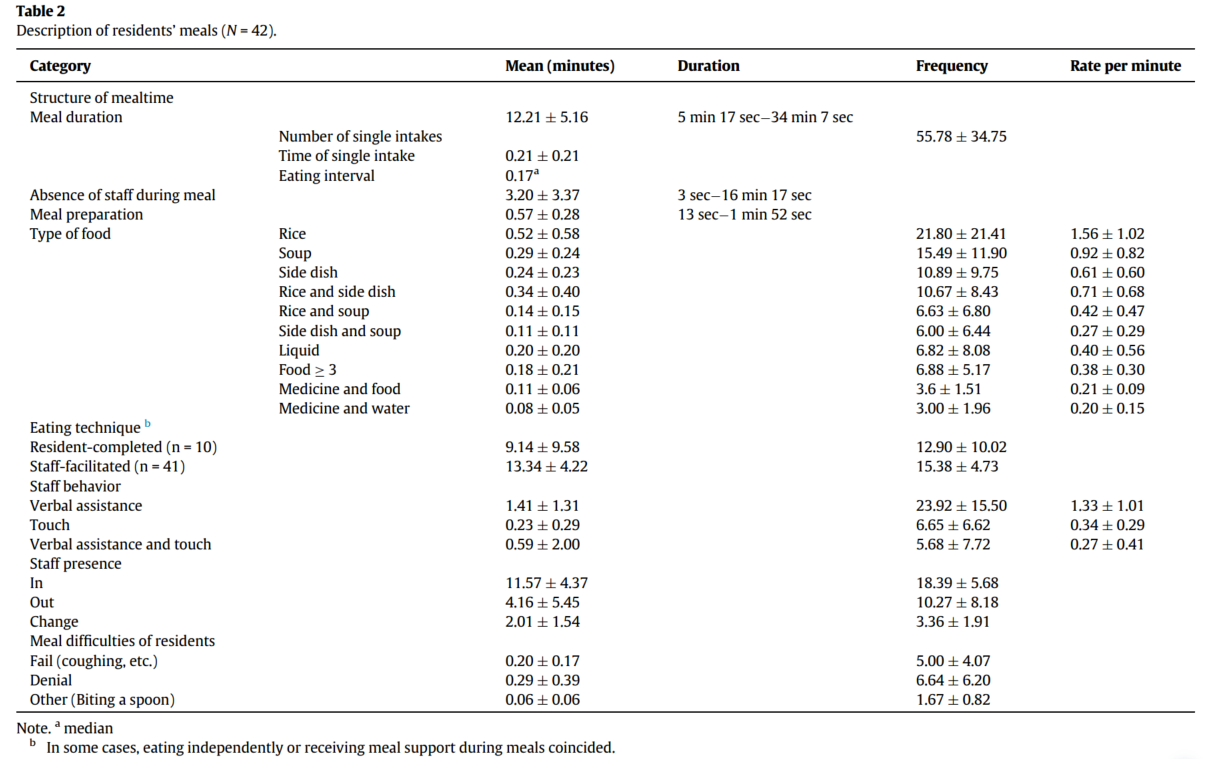
表2
结果表明,患者进食间隔中位数为0.17分钟,时间很短,表明辅助用餐的速度很快。大多数情况下,患者在用餐时都会遇到困难,需要充分的帮助。在照护人员的帮助下,患者可能会减少自己对进食速度的控制,即照护人员成为决定吃几口的那个人。而患者在进餐时经常咳嗽,这是误吸的表现。这也可能是由于照护者提供的喂食协助节奏过快而导致的。
同时,研究观察发现,照护人员经常将下一勺食物提前放在患者嘴前,即使他们嘴里还有食物。这可能会导致以任务为中心的护理,即不考虑患者的需求和偏好,只单纯去完成用餐协助任务,这在护理实践中很常见。然而,在提供协助时应尊重患者的自主权和尊严,即考虑患者对进食速度的偏好,让其尽可能参与用餐过程,而护理人员应始终优先考虑患者的喜好和选择,以确保最佳的用餐护理。
(2)进食失败与拒绝用餐
对于用餐困难情况的观察发现(表2),患者平均有5.00±4.07次未能正确用餐,如咳嗽或掉落餐具,这往往是因为认知或身体功能障碍产生的,表明对于因衰老和失智症而功能受限的患者来说,用餐协助必不可少。
此外,患者平均6.64 ± 6.20次拒绝用餐,如拒绝进食或不张开嘴。他们通常在吃饭时通过非语言行为来表达他们的困难。研究观察到,患者在想要停止进食或感到不适时表现出抵抗或表现出失智症的行为和心理症状。此外,患者会在表达了停止用餐意愿后被迫继续进食时发出尖叫、不张开嘴,或在嘴里还含着食物的情况下不断被喂以食物时大喊大叫。这都表明目前用餐协助过程中以任务为中心的护理弊端。
(1)亚洲饮食文化下的用餐协助
在供应的食物种类中,米饭的出现频率最高,此外配有汤和三种配菜(表2)。值得注意的是,一般不建议将食物混合,用餐过程参与度量表中建议将“一次协助单种食物”作为照护人员的言语和非言语协助程度的衡量指标。但米饭、汤和配菜一起吃是亚洲饮食文化的特点,因此,一次提供多种食物的协助是符合文化背景的。
与此同时,出现混合喂食现象的另一个原因在于,照护者认为患者进食是一种无意识的生存行为,因此为了加快用餐时间,便会提供混合餐食协助,这也就导致了由于人员和时间都缺乏的情况下,患者往往在非常短的时间内就完成了用餐。
因此,基于亚洲饮食文化背景下,当提供混合餐时,照护者应询问患者的喜好,并避免将药物与食物混用,以防影响药效;并充分设计用餐时间和人员配备,以保证照护者可以在考虑患者偏好的同时为他们喂食各种食物。
(2)缺席行为
照护人员在用餐期间缺席的平均时间为 3.20-3.37 分钟(表2),其缺席的原因是他们需要同时协助几位患者。每名照护者在岗时都要照顾 12 名以上的患者,因此,他们难以向有需要的人提供专门的用餐协助。而当照护人员不在时,大多数患者都在等待他们,留在桌边不吃东西。因此,为了达到最佳的用餐护理质量,应考虑照护者与患者的比例,以保证在患者用餐问题出现时及时解决问题,并关注其反应,以确保提供最佳的协助。
而由于照护者的人手有限,他们需要迅速完成用餐阶段的活动,以便为下一位患者提供协助,这往往使他们对患者提供过度协助,从而降低了患者独立生活的能力,并且可能无法反映患者的个人喜好。研究观察到一些患者试图自己吃饭,但被照护人员阻止并协助喂食的情况。这可能是一个伦理问题。有必要应针对不道德的喂食行为制定明确的政策,以确保在出现这些道德问题时能够加以解决。同时应教育照护人员由过度护理可能引发的伦理问题。
(3)言语协助行为
在用餐阶段,与患者自主完成用餐相比,照护人员协助的用餐时间更多,平均为13.34±4.22分钟,最多的是用言语来协助。言语协助的平均次数为23.92 ±15.50次,平均时长为1.41±1.31分钟(表2),这也表明虽然言语协助的次数较多,但每次的时间太短,不足以作为减少居民进食困难的言语支持。
此外,研究中观察到,照护者提供的言语协助主要包含饭菜种类的词语,如“米饭”、“汤”和“豆腐”,或简单的话语,如“啊”和“张开嘴”,以诱导患者张嘴。先前的一项研究认为,规定性(提出意见、建议)、信息性和支持性(肯定价值或取得的成果)的语言提示是非压迫性和积极语气的提示(Palese et al., 2022),且言语交流的程度,如对食物偏好和个人生活经历的讨论,都会影响居民的食物摄入量(Paquet et al., 2008)。但在本研究中,照护者主要使用的是具有信息性的言语指示,更多使用简短的语句而不是礼貌的,如“这是你的餐点,我看到有汤……” 这都表明,当前言语协助的效果有待提高。
(4)肢体触碰协助行为
对于照护者与患者之间的肢体接触,研究结果发现照护人员在0.23 - 0.29分钟的总时间内平均触碰患者6.65次(表2)。触碰一次的平均时间为0.03秒。虽然这是一种短暂的接触形式,如擦拭患者嘴边的食物或纠正其姿势以促进用餐,但它是在用餐时帮助患者的必要形式。
先前的一项关于非言语用餐行为的研究结果表示,帮助改变患者的自主能力(如擦去口腔溢出物或口水)是以人为本行为的重要组成部分(Liu et al.,2022)。因此,为了增加居民的食物摄入量,照护者应与患者进行个人互动,而不仅仅是在进餐时提供食物信息或要求患者配合。护理机构应向照护人员提供以人为本的互动教育,以促进患者自主进食,包括语言和非语言协助的类型和需要,如指导、选择和评估舒适的食物。
总结
本研究描述了韩国长期护理机构中老年失智症患者的用餐体验。通过视频观察分析的方法,研究结果表明,照护者在用餐协助过程中与患者的互动不足。有必要开展用餐过程中协助服务计划。该计划包括对照护人员进行以患者为中心的协助教育,并确保足够的照护人员为长期护理机构的居民提供高质量的用餐服务。
参考文献
Jung, D., Lee, H., Choi, E., Park, J., & Yoo, L. (2024). Description of the mealtime of older adults with dementia in a long-term care facility: A video analysis. Geriatric Nursing, 55, 176-182.
Liu W, Perkhounkova Y, Williams K, Batchelor M, Hein M.(2022). Mealtime nonverbal behaviors in nursing home staff and residents with dementia: behavioral analyses of videotaped observations. Geriatr Nurs.44:112–124.
Palese A, Achbani B, Hayter M, Watson R. (2022). Fidelity challenges while implementing an intervention aimed at increasing eating performance among nursing home residents with cognitive decline: a multicentre, qualitative descriptive study design. JClin Nurs.31(13-14):1835–1849.
Paquet C, St-Arnaud-McKenzie D, Ma Z, Kergoat MJ, Ferland G, Dube L.(2008). More than just not being alone: the number, nature, and complementarity of meal-time socialinteractions influence food intake in hospitalized elderly patients. Gerontologist.48(5):603–611.
关注诺达思公众号,联系我们获取更多产品信息及学术文章!
